
L’apnée du sommeil est un trouble respiratoire qui se caractérise par des arrêts ou des diminutions significatives de la respiration pendant le sommeil. Selon le SFRMS (Société française de recherche et médecine du sommeil) l’apnée du sommeil touche entre 4% et 10% de la population française, soit 2,5 à 6,4 millions de personnes. L’apnée du sommeil provoque des interruptions répétées de la ventilation nocturne, une diminution de l’oxygénation du sang et des éveils fréquents. D’après l’American Academy of Sleep Medicine, l’apnée du sommeil correspond à l’apparition, pendant le sommeil, d’arrêts du flux ventilatoire d’au moins 10 secondes survenant 5 fois ou plus par heure de sommeil.
La détection d’apnée du sommeil est une fonctionnalité de l’Apple Watch annoncée par Apple le 9 septembre 2024. Cette fonctionnalité permet aux utilisateurs de recevoir des alertes précoces sur les troubles respiratoires potentiels.
Cet article explore le fonctionnement de la détection de l’apnée du sommeil de l’Apple Watch, ses applications pratiques, ses limites cliniques, les autres dispositifs de diagnostiques ainsi que les traitements existants de cette pathologie.
Quels sont les types d’apnée du sommeil ?
Il existe trois types d’apnée du sommeil.
- L’apnée obstructive qui concerne la majorité des cas et est causée par un blocage des voies respiratoires supérieures lié au relâchement des muscles de la gorge.
- L’apnée centrale qui est plus rare et résulte d’une absence temporaire de signaux respiratoires envoyés par le système nerveux central.
- L’apnée mixte, combinant les deux mécanismes et retrouvée dans une minorité des cas observés.
L’apnée du sommeil engendre des modifications physiologiques objectivables qui permettent d’en faciliter la détection. Les épisodes apnéiques entraînent une désaturation en oxygène du sang (SpO₂) qui peut atteindre 60–70 % dans les formes sévères alors que sa valeur normale est comprise entre 95 et 100 %. La fréquence cardiaque peut également présenter des variations importantes au moment des reprises ventilatoires.
Quelle différence entre une apnée du sommeil détectée par l’Apple Watch et un diagnostic médical ?
L’apnée détectée par l’Apple Watch ne constitue pas un diagnostic médical professionnel : les méthodes, la précision et la valeur clinique sont différentes. L’Apple Watch sert de dépistage préliminaire identifiant des perturbations respiratoires, on ne peut pas l’assimiler à un diagnostic basé sur des tests spécialisés validés, qui a un impact sur les décisions thérapeutiques selon l’AASM (American Academy of Sleep Medicine).
Le tableau suivant résume les principales différences entre ces deux approches.
| Critères | Apple Watch | Diagnostic médical |
|---|---|---|
| Méthode | Algorithme basé sur l’accéléromètre du poignet pour détecter des perturbations respiratoires | Polysomnographie complète avec EEG, ECG, SpO₂, flux d’air, effort respiratoire |
| Durée d’observation | Analyse sur plusieurs nuits, jusqu’à 30 jours dans l’étude clinique Apple | 1 à 2 nuits en laboratoire ou à domicile |
| Précision globale | Sensibilité 66,3 %, spécificité 98,5 % selon l’étude validée par la FDA (Apple, 2024) | Référence diagnostique considérée comme la plus fiable par l’AASM |
| Détection apnée sévère | Sensibilité ~ 89 % pour l’apnée sévère (AHI ≥ 30) | Détection fiable de tous les niveaux de sévérité |
| Personnel qualifié | Algorithme automatisé sans supervision médicale | Technologue du sommeil certifié et médecin spécialiste |
| Coût approximatif | Prix de la montre (399–799 €) | Tarif variable, souvent 800–1500 € selon les centres et la couverture |
| Accessibilité | Disponible immédiatement pour les utilisateurs d’Apple Watch compatibles | Délais variables selon la disponibilité des centres spécialisés |
| Valeur légale | Outil de dépistage sans valeur diagnostique officielle | Diagnostic médical reconnu ouvrant à la prescription |
| Suivi thérapeutique | Notification incitant à consulter un médecin pour confirmation | Prescription directe de traitement possible |
Quels modèles d’Apple Watch permettent de détecter l’apnée du sommeil ?
La détection des signes d’apnée du sommeil sur Apple Watch est disponible sur une sélection de modèles disposant des capteurs et technologies nécessaires. Voici la liste des modèles compatibles et les caractéristiques spécifiques de chacun.
- Apple Watch Series 9, 10 et 11
- Apple Watch Ultra 2 et 3
- Apple Watch SE 3
Ces modèles requièrent watchOS 11 minimum et un iPhone compatible pour synchroniser les données avec l’app Santé. L’analyse s’effectue sur une période de 30 jours afin d’offrir une vue d’ensemble des tendances respiratoires nocturnes.
Comment l’Apple Watch surveille-t-elle les signes d’apnée du sommeil ?
La fonctionnalité de détection des signes d’apnée du sommeil sur l’Apple Watch repose sur l’analyse automatique des micro-mouvements nocturnes grâce à l’accéléromètre de l’Apple Watch et un algorithme de machine learning. Elle permet une surveillance passive sur plusieurs semaines en identifiant des perturbations respiratoires nocturnes corrélées potentiellement à des épisodes d’apnée du sommeil.
- Détection des perturbations respiratoires par accéléromètre : L’accéléromètre haute sensibilité de l’Apple Watch capte des micro-mouvements liés aux reprises respiratoires suivant des arrêts de la respiration. Ces mouvements au niveau du poignet traduisent des efforts musculaires inconscients pendant les épisodes d’apnée. L’algorithme traduit ces données en une métrique “Pertubations respiratoires” qui classe chaque nuit en “Élevé” ou “Peu élevé”.
- Analyse des données sur 30 jours : L’algorithme applique le même principe d’analyse des valeurs de “Pertubations respiratoires” mais cette fois sur des fenêtres de 30 jours discontinues. Si dans la fenêtre des 30 jours, au moins 10 nuits sont avec des valeurs exploitables et effectives, et que 50 % ou plus de ces nuits sont avec des valeurs classées “Élevé”, alors la notification se déclenche. Dans le cas contraire, l’algorithme reste muet.
- Algorithme validé cliniquement (sensibilité / spécificité) : Dans l’étude de validation réalisée par Apple “Sleep Apnea Notifications on Apple Watch — Clinical Validation Summary”, lorsque cette fonction a été atteinte, la sensibilité était de 66,3 % pour les cas modérés à sévères (AHI ≥ 15) et la spécificité de 98,5 %. La sensibilité atteint ~ 89,1 % pour l’apnée sévère (AHI ≥ 30).
- Notification et rapport de données : Lorsque la condition est atteinte, l’Apple Watch émet une notification signalant des signes d’apnée du sommeil. L’utilisateur peut exporter un rapport PDF comprenant jusqu’à 3 mois de données de “Pertubations respiratoires” à des fins médicales. Cette fonction est utilisée pour le dépistage et non pour un diagnostic médical.
Comment activer la détection d’apnée du sommeil ?
La détection d’apnée du sommeil requiert une configuration préalable dans l’application Santé et le respect de critères d’éligibilité spécifiques. Cette étape configure les paramètres de suivi nocturne et adapte les algorithmes au profil utilisateur pour optimiser la précision de détection. Les prérequis incluent un âge supérieur à 18 ans, watchOS 11 ou ultérieur, et un iPhone compatible avec iOS 18 pour synchroniser les données respiratoires.
- Vérifiez l’éligibilité dans l’application Santé
Accédez à l’application Santé sur votre iPhone et allez dans l’onglet « Parcourir ». Cherchez « Apnée du sommeil » ou rendez-vous dans « Respiration » puis « Perturbations respiratoires ». Assurez-vous que votre âge est bien réglé à au moins 18 ans dans vos données de santé, car la fonctionnalité est encore indisponible pour les mineurs.
Assurez-vous que votre modèle d’Apple Watch est compatible et que vous disposez de watchOS 11. - Configurez le profil de sommeil personnalisé
Sélectionnez « Configurer » dans la section Notifications d’apnée du sommeil. Entrez votre date de naissance et précisez si vous êtes déjà diagnostiqué d’apnée du sommeil. L’algorithme s’appuie sur l’accéléromètre pour détecter les perturbations respiratoires nocturnes. Activez le suivi du sommeil avec Apple Watch et configurez vos habitudes de repos dans l’application Sommeil pour optimiser les périodes de surveillance. - Activez les notifications d’apnée du sommeil
Suivez les instructions à l’écran pour activer les notifications. L’analyse des perturbations respiratoires est réalisée sur 30 jours pour rechercher des signes d’apnée modérée à sévère. Les notifications indiquent la période analysée et permettent d’accéder à un rapport PDF à partager avec votre médecin.
Chaque nuit est classée « Élevé » ou « Peu élevé ». - Ajustez le bracelet correctement
Ajustez le bracelet de façon à ce qu’il soit ferme mais confortable : un bon contact avec le poignet est important. L’accéléromètre capte les micro-mouvements liés aux interruptions respiratoires. Porter régulièrement la montre pendant le sommeil : assurer ainsi une mesure fiable. Activer le mode « Ne pas déranger » pour éviter les interruptions. - Lancez de la surveillance
Portez l’Apple Watch chaque nuit. Afin de fournir des résultats exploitables et, le cas échéant, des alertes, l’algorithme a besoin d’au minimum 10 nuits de données sur 30 jours. Retrouvez vos données dans l’application santé, rubrique « Perturbations respiratoires » et suivez les tendances à 1 mois, 6 mois et 1 an.
Comment interpréter les données de « perturbations respiratoires » de l’Apple Watch ?
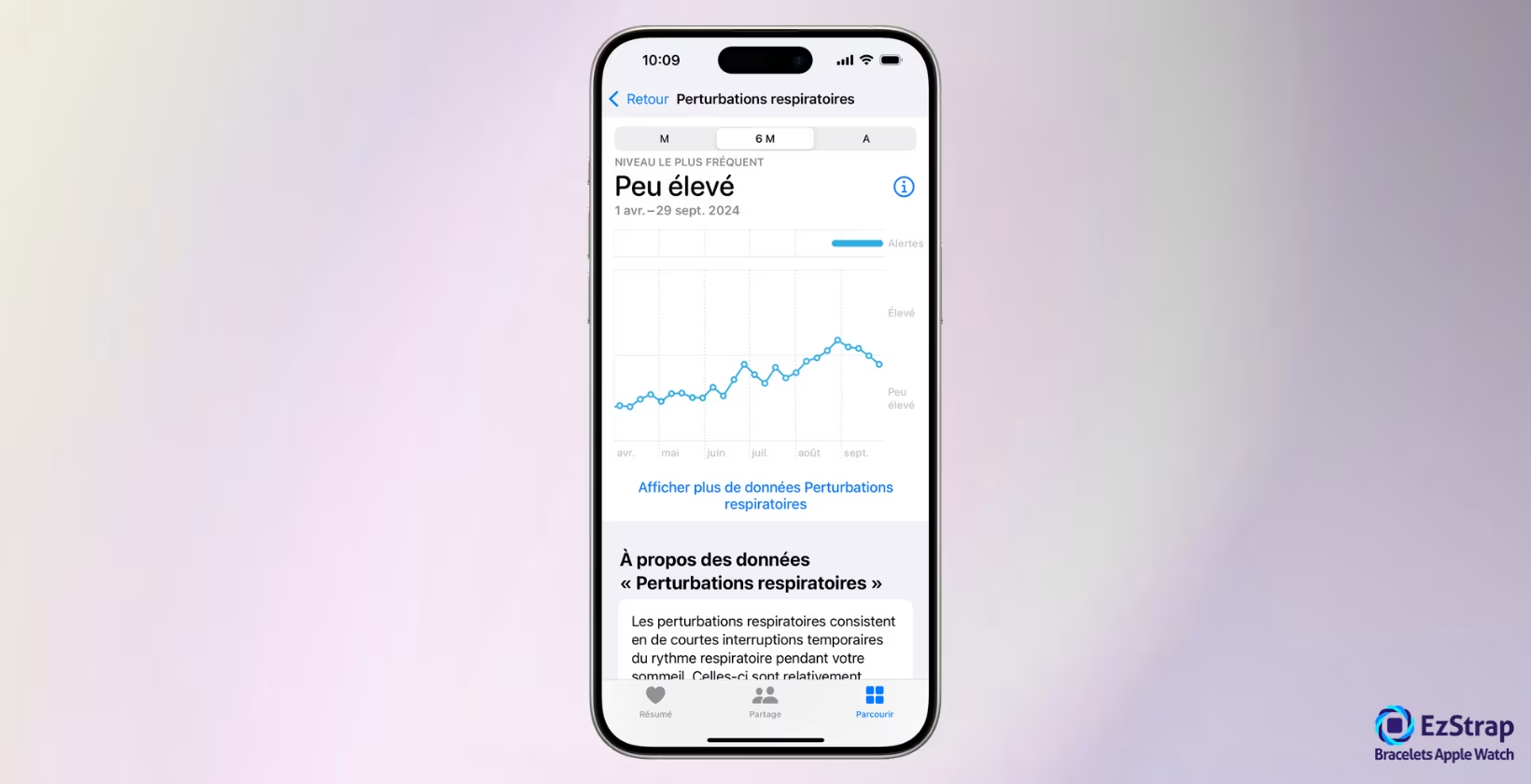
L’Apple Watch mesure chaque nuit les perturbations respiratoires et les classe en « Élevé » ou « Peu élevé ». Les résultats sont visibles dans l’application Santé sous la forme d’un graphique. En cas de perturbations régulièrement « Élevé » sur au moins 30 jours, l’app peut générer une notification « Apnée du sommeil possible ».
- Ouvrez l’application Santé de votre iPhone, cherchez « Respiration » et cliquez sur « Perturbations respiratoires ». Un graphique avec vos résultats nuit par nuit s’affiche.
- « Peu élevé » : les perturbations respiratoires de la nuit sont dans une plage de valeur considérée comme normale ; « Élevé » : grand nombre de perturbations respiratoires.
- Une visualisation de vos nuits classées « Élevé » ou « Peu élevé » sur 30 jours, 6 mois, 1 an (et bientôt plus) pour déceler des tendances et savoir si vos perturbations sont ponctuelles ou récurrentes.
- Si au moins 10 nuits valides sont analysées avec plus de la moitié « Élevé » sur 30 jours, la notification « Apnée du sommeil possible » peut apparaitre. Cette alerte est un signal de dépistage préventif, pas un diagnostic médical.
- Une seule nuit « Élevé » n’est pas alarmante : alcool, rhume, fatigue, position influencent les résultats. C’est la répétition des nuits « Élevé » qui compte et justifie une consultation.
Que signifie la notification “apnée du sommeil possible” ?
La notification « apnée du sommeil possible » est une alerte préemptive signalant que l’algorithme de surveillance a identifié des schémas respiratoires anormaux dépassant des seuils prédéfinis sur plusieurs nuits. Cette notification indique que les données sont suggestives d’un trouble respiratoire du sommeil, qui doit être évalué médicalement pour confirmation.
Cette notification, déclenchée selon des critères algorithmiques, survient lorsque l’Apple Watch détecte à plusieurs reprises au cours d’une période de 30 jours des perturbations respiratoires élevées. L’algorithme nécessite un minimum de 10 nuits de données valides, et évalue la fenêtre de 30 jours. La notification est déclenchée lorsque 50 % ou plus des nuits analysées sont classées « Elevé ».
Ce délai d’apparition obéit à la logique d’une surveillance dans le temps pour éviter des alertes sur la base de données peu suffisantes. Il se matérialise par le fait que l’Apple Watch accumule des données nuit après nuit, classe chaque session en « Élevé » ou « Peu élevé » et ne réalise d’analyse que tous les 30 jours à partir de la métrique « Pertubations respiratoires ».
Les conduites à tenir après cette notification sont la consultation médicale pour évaluation clinique et, si besoin, la prescription d’une polysomnographie diagnostique.
L’Apple Watch produit un rapport PDF exportable dans l’app Santé comprenant jusqu’à trois mois de données de perturbations respiratoires et des informations éducatives utiles à la consultation.
L’algorithme a été développé sur un large ensemble de données cliniques (plus de 11 000 nuits chez environ 4 700 adultes), issus d’enregistrements du sommeil en laboratoire et à domicile, comme décrit dans l’étude “Estimating Breathing Disturbances and Sleep Apnea Risk from Apple Watch” (Apple Inc., FDA 510(k) K240929, septembre 2024).
Que faire en cas d’alerte d’apnée du sommeil sur l’Apple Watch ?
En cas d’alerte d’apnée du sommeil, voici les étapes à suivre.
-
Vérifiez les données
Ouvrez l’app Santé et regarder dans l’historique des 30 derniers jours « Respiration » puis « Perturbations respiratoires » le caractère récurrent des alertes. Assurez-vous qu’il y a au moins 10 nuits de données valides (critère algorithmique). Cherchez des facteurs extrinsèques : variation de traitement, infection ORL récente, alcool, position de sommeil. Vérifiez l’ajustement du bracelet et l’absence d’interférences techniques. -
Documentez vos symptômes
Tenez un journal quotidien : qualité perçue du sommeil, ronflements rapportés, fatigue matinale, céphalées au réveil, somnolence diurne. Relevez l’indice de masse corporelle et la circonférence du cou si possible. Ces éléments complètent les données de la montre pour l’interprétation clinique. -
Exportez le rapport médical complet
Générez le rapport PDF dans l’app Santé (« Exporter PDF ») à partir de « Perturbations respiratoires ». Ce rapport comprend jusqu’à trois mois de données et des informations pédagogiques. Ajoutez une capture d’écran de l’alerte avec sa date et la période concernée. -
Consultez votre médecin traitant
Votre médecin traitant (avec demande d’évaluation ciblée sur le sommeil) pourra vous reommander un pneumologue ou un centre du sommeil. Rendez-vous à la consultation préparé avec les données du PDF (antécédents cardiovasculaires, traitements, éléments impactant le sommeil).
Pour optimiser votre sommeil et minimiser les risques d’apnée du sommeil , vous pouvez consulter notre guide détaillé sur l’Apple Watch et le sommeil.
Quelles sont les autres appareils qui détectent l’apnée du sommeil ?
Voici la liste des autres appareils qui détectent l’apnée du sommeil.
-
Polysomnographie hospitalière (PSG)
C’est la référence absolue pour la detection des troubles respiratoires du sommeil ; elle enregistre EEG, EOG, EMG, ECG, débit aérien, efforts thoraco-abdominaux, SpO₂, ronflements, position, mouvements, etc. (/AASM Manual for the Scoring of Sleep and Associated Events, American Academy of Sleep Medicine, éditions mises à jour ; voir aussi Sleep Study, StatPearls, Gerstenslager, 2023/2024). -
Polygraphie ventilatoire ambulatoire (type III / home sleep test)
Avec au minimum le débit d’air, les efforts respiratoires thoraciques et abdominaux, la saturation en oxygène, et la position corporelle (sans EEG donc sans détection des stades de sommeil et micro-réveils). Pour les apnées modérées à sévères (AHI ≥ 15 événements/heure), les études rapportent une sensibilité ≈ 80–90 % selon les protocoles et populations testés. -
ResMed ApneaLink / ApneaLink Air
Appareil de dépistage ambulatoire de l’apnée du sommeil. Le dispositif mesure au minimum : débit d’air (canule nasale), saturation en oxygène et efforts respiratoires. Des études cliniques rapportent, pour l’ApneaLink, une sensibilité d’environ 91 % et une spécificité d’environ 95 % pour détecter une apnée modérée à sévère (AHI ≥ 15). -
WatchPAT (Itamar Medical / ZOLL)
Dispositif portable reposant sur la tonométrie artérielle périphérique (PAT), combinée à la SpO₂ et à l’actigraphie. Il délivre un indice d’apnée-hypopnée estimé et a démontré une bonne corrélation avec la polysomnographie dans de nombreuses études cliniques (e.g. Pépin J.-L. et al., Sleep Medicine, 2020). Il est utilisé en ambulatoire comme alternative validée à la polygraphie. -
Oxymétrie nocturne au doigt
Simple capteur de SpO₂ porté toute la nuit, permettant de calculer l’index de désaturation en oxygène (ODI), utile en premier niveau, mais ne distinguant pas apnées obstructives et centrales ni les micro-éveils. -
Capteurs de matelas intelligents / dispositifs non portés (pressure sensors, ballistocardiography, etc.)
Basés sur capteurs de pression, accéléromètres, signaux ballistocardiographiques, détectant mouvements, rythme cardiaque et respiration sans dispositif porté, améliorant le confort d’utilisation. La précision est moindre pour les apnées légères ou centrales par rapport aux dispositifs médicaux, avec variabilité méthodologique entre modèles et réglages.
Ces solutions offrent un panel d’alternatives depuis le dépistage jusqu’au diagnostic formel. La PSG et certains appareils validés restent nécessaires pour un diagnostic définitif. Les dispositifs portables ou wearables sont adaptés pour le dépistage, le suivi ou pour trier les cas en attendant une PSG.
Quelle est la fiabilité de l’Apple Watch pour détecter l’apnée du sommeil ?
L’Apple Watch possède une capacité modérée de détection de l’apnée du sommeil, avec une sensibilité de 66,3 % et une spécificité de 98,5 % pour le dépistage des cas modérés à sévères (clearance FDA 510(k) K240929, Apple Inc., 2024). Ces résultats situent la montre dans la classe des appareils de screening précoce efficaces, mais ne permettant pas de diagnostic médical formel.
La validation clinique réalisée par Apple et soumise à la FDA comporte environ 1 300 participants analysés et démontre que l’Apple Watch détecte correctement 66,3 % des cas avérés d’apnée du sommeil (sensibilité) et évite 98,5 % de faux positifs chez des dormeurs sans apnée (spécificité). Une étude indépendante, publiée en 2025 dans Sleep and Breathing par Joosten et al. (« Accuracy of Apple Watch Accelerometer-Derived Signals for Detecting Moderate-to-Severe Sleep Apnea ») rapporte, sur 61 participants, une corrélation de r = 0,93 avec l’indice d’apnée-hypopnée mesuré en polysomnographie. Dans cette étude, l’utilisation des seules données de l’accéléromètre de l’Apple Watch obtenait 100 % de sensibilité et 90 % de spécificité pour l’apnée modérée à sévère, ce qui suggère que l’approche basée sur l’unité de mesure inertielle se rapproche des performances des dispositifs de dépistage à domicile de type 3.
La fiabilité de sa détection est cependant influencée par divers facteurs, y compris la qualité du port du bracelet et la durée de suivi. L’algorithme d’Apple se base uniquement sur les données de l’accéléromètre et demande au moins 10 nuits valides sur 30 jours pour émettre une notification. Apple précise que sa méthode favorise une haute spécificité pour réduire les faux positifs, au détriment d’une sensibilité diminuée pour les cas légers.
Un bracelet mal ajusté peut-il fausser les mesures ?
Oui, un bracelet mal ajusté peut altérer la qualité des mesures de sommeil de l’Apple Watch. Un bracelet trop lâche empêche notamment un relevé fiable de l’accéléromètre, qui mesure les micro-mouvements nocturnes indispensables à la détection des perturbations respiratoires. Cette sensibilité concerne aussi la photopléthysmographie (PPG), utilisée pour analyser la fréquence cardiaque et les tendances physiologiques nocturnes (cf. Tamura T., 2014, Wearable Photoplethysmographic Sensors—Past and Present, Electronics).
Les capteurs optiques de l’Apple Watch reposent sur des LED vertes et infrarouges couplées à des photodiodes pour analyser les variations du volume sanguin. Un bracelet trop serré comprime les vaisseaux et altère le signal, tandis qu’un bracelet trop lâche entraîne des pertes de contact et des artefacts de mouvement. Une revue méthodologique de Castaneda D. et al. (2018), A Review on Wearable Photoplethysmography Sensors, MDPI Sensors, reconnaît les artefacts de mouvement et la qualité du contact peau-capteur comme les principales sources d’erreurs en PPG.
Pour maximiser la précision, le bracelet doit être porté ferme mais confortable, bien en contact au-dessus de l’os du poignet mais sans trop comprimer. Le bracelet Apple Watch doit être de bonne qualité pour garantir un bon contact avec le poignet, c’est pourquoi nous avons rédigé un guide pour choisir votre bracelet Apple Watch idéal selon vos besoins et votre profil.
Quelles méthodes permettent de traiter l’apnée du sommeil ?
Voici la liste des différents traitements disponibles pour l’apnée du sommeil.
-
Pression positive continue (CPAP / PPC)
La CPAP est le traitement de référence de l’AOS modérée à sévère. Via un masque nasal ou oronasal, elle délivre une pression constante qui empêche l’obstruction. L’IAH (Index d’Apnées-Hypopnées) chute sous CPAP avec une ampleur dépendant notamment de l’observance ; des études identifient des seuils d’efficacité clinique autour de ≥4 h/nuit (bénéfices croissant jusqu’à ≥6 h/nuit pour la somnolence, la fonction diurne, etc.). -
Orthèses d’avancée mandibulaire (OAM / MAD)
Les OAM agissent par l’avancée de la mandibule, agrandissant ainsi le calibre du pharynx et diminuant l’obstruction. Une méta-analyse sur 546 patients a démontré une diminution moyenne de l’IAH de –16,77 évènements/h, et une amélioration de la somnolence (ESS –3,99), avec un meilleur profil dans les AOS légères à modérées. (Min Yu et al., 2023, PLOS ONE).
Les OAM sont principalement adaptés aux apnées obstructives légères à modérées ; leur efficacité est plus limitée dans les apnées sévères ou l’obésité importante. -
Stimulation du nerf hypoglosse (Inspire et appareils similaires)
Un neurostimulateur active le nerf hypoglosse pendant le sommeil pour maintenir la langue vers l’avant. L’étude STAR a rapporté une réduction médiane de l’IAH de 68 % à 12 mois (et une diminution de l’ODI d’environ 70 %) chez des patients sélectionnés avec soin (IMC généralement <32, absence d’obstruction concentrique). (Strollo et al., 2014, NEJM) -
Changements du mode de vie et mesures comportementales
La perte de poids présente un effet dose-dépendant documenté : –10 % d’IMC correspond à 20 % de réduction d’IAH en moyenne. L’absence d’alcool en soirée, l’hygiène de sommeil et la thérapie positionnelle (absence de décubitus dorsal via dispositifs passifs/actifs) améliorent les indices chez les patients avec apnée positionnelle. -
Chirurgie des voies aériennes supérieures – Uvulopalatopharyngoplastie (UPPP) et autres chirurgies pharyngées
Ces interventions visent à enlever ou à remanier des tissus au niveau du palais mou et de la gorge pour élargir les voies aériennes. Elles montrent des résultats très hétérogènes : certains patients présentent une nette diminution de l’IAH, mais dans de nombreux cas, les améliorations sont modestes.
C’est pourquoi elles sont généralement réservées à des cas spécifiques, tels que l’intolérance à la CPAP et une anatomie favorable. -
Avancée maxillo-mandibulaire (AMM ou MMA)
Cette chirurgie consiste à déplacer vers l’avant la mâchoire supérieure et la mandibule, augmentant ainsi l’espace respiratoire à l’arrière de la gorge. Elle présente une efficacité moyenne supérieure à l’UPPP : les méta-analyses rapportent une diminution d’environ 40 événements apnéiques par heure.
Mais elle est plus lourde, avec un temps de récupération important et davantage de risques chirurgicaux.
Ces approches thérapeutiques permettent une adaptation aux besoins spécifiques de chaque patient, en fonction de la sévérité de l’apnée, des préférences, des caractéristiques anatomiques et des comorbidités. Un suivi spécialisé assure une efficacité optimale et minimise les effets secondaires.
